Consumer Report über die Sicherheit von Blut
Die Ausgabe der Zeitschrift Consumer Reports vom September 1999 behandelt das Thema Sicherheit von Spenderblut. Es handelt sich dabei um einen wirklich empfehlenswerten Artikel für Zeugen Jehovas, gerade weil die WTG die Risiken, die mit dem Gebrauch von Blut einhergehen, übertreibt.

"Premium" Plasma
- ist "gewöhnliches" Spenderblut nichht sicher genug?
Sicher kennen Sie auch die Horrorgeschichten, in denen Leute wegen einer kleineren Operation ins Krankenhaus kommen und es dann mit AIDS oder Hepatitis verlassen, das sie sich durch eine verseuchte Bluttransfusion zugezogen haben. Die neueste Antwort auf diese furchterregenden Aussichten lautet: Marken-Blut.
Das Amerikanische Rote Kreuz und V.I. Technologies, ein Bio-Tech-Unternehmen, besser bekannt als Vitex, haben vor kurzem ganzseitige Werbeanzeigen in großen Sonntagszeitungen geschaltet, in denen sie die Leute auffordern: "Fragen sie Ihren Arzt danach!" Damit ist PLAS+SD gemeint, das erste Blutplasmaprodukt, das einen Markennamen trägt und von einer ehrgeizigen Marketing- Kampagne begleitet wird.  Das Amerikanische Rote Kreuz, das für ungefähr die Hälfte der landesweiten Blutversorgung sorgt, hat eine exklusive Vereinbarung getroffen, Vitex mit Plasma zu beliefern - dem flüssigen Anteil des Blutes, reich an Antikörpern und Gerinnungsfaktoren - und schließlich das fertige Produkt landesweit zu vertreiben. Das frische Plasma wird mit Chemikalien gereinigt, um AIDS verursachende Viren (die mit Abstand tödlichste Nebenwirkung einer Bluttransfusion) oder Hepatitis C Erreger (das bei weitem häufigste Transfusionsrisiko) abzutöten. Der Preis des "Premium Plasmas" des Roten Kreuzes beträgt etwa das 2 1/2-fache des normalen Plasmas.
Das Amerikanische Rote Kreuz, das für ungefähr die Hälfte der landesweiten Blutversorgung sorgt, hat eine exklusive Vereinbarung getroffen, Vitex mit Plasma zu beliefern - dem flüssigen Anteil des Blutes, reich an Antikörpern und Gerinnungsfaktoren - und schließlich das fertige Produkt landesweit zu vertreiben. Das frische Plasma wird mit Chemikalien gereinigt, um AIDS verursachende Viren (die mit Abstand tödlichste Nebenwirkung einer Bluttransfusion) oder Hepatitis C Erreger (das bei weitem häufigste Transfusionsrisiko) abzutöten. Der Preis des "Premium Plasmas" des Roten Kreuzes beträgt etwa das 2 1/2-fache des normalen Plasmas.
Inzwischen haben America's Blood Centers, eine Gruppe nichtkommerzieller Blutbanken, die den Rest der Blutversorgung im Land übernehmen, ein Konkurrenzprodukt entwickelt: Donor-Retestet Plasma. Dieses Plasma wird für einige Monate unter Verschluß gehalten, bis der Spender erneut auf verzögert auftretende Anzeichen einer Infektion mit den gefährlichen Viren untersucht wurde - Indikatoren, die beim ersten Test noch nicht erkannt wurden. Donor Retestet Plasma kostet etwa 60 % mehr als herkömmlich gewonnenes Plasma. Das Risiko, sich durch eine der neuen Plasmaarten mit AIDS oder Hepatits C anzustecken, beläuft sich auf nahezu Null.
Neben all dem Getöse um die neuen Plasmaarten, gibt es eine dritte Neuentwicklung. Das sogenannte Nucleic Acid Testing (NAT, Nukleinsäure-Test, d. h. es wird auf die Erbsubstanz des Virus getestet) ist zwar wenig Aufsehen erregend, aber umso wichtiger. Der neue Test erkennt das Virus selbst und nicht nur seine verräterischen Spuren [in der Regel die Immunantwort des Körpers], welche teilweise erst nach Wochen oder sogar Monaten auftreten. NAT dürfte somit radikal die Fehlerquoten herkömmlicher Testverfahren senken. Die Gefahr nämlich, eine verzögerte einsetzende Immunreaktion und damit das Infektionssignal zu übersehen, machte eine Nachunteruchung des Blutspenders bzw. das aufwendige Zerstören der Viren im Spenderblut erst notwendig. Zum Zeitpunkt der Veröffentlichung dieser Ausgabe des Consumer Reports wird nahezu jede Blutkonserve in den USA dem neuen Testverfahren unterzogen.
Darüber hinaus ist das Waschen und erneute Untersuchen nur für Plasma anwendbar. Nur jede siebte verabreichte Bluteinheit jedoch ist eine Plasmaspende (die meisten anderen Einheiten enthalten sauerstofftransportierende rote Blutkörperchen oder für die Gerinnung notwendige Blutplättchen). Im Gegensatz dazu kann NAT Viren in jeder Blutkomponente erkennen und daher jeden schützen, der eine Transfusion erhält.
Mit der Einführung des neuen Blutes und des neuen Testverfahrens verlangen die folgenden zwei Fragen nach einer Antwort: Wie sicher ist die Versorgung mit Spenderblut in den USA? Und ist "Premium" Plasma seinen Preis wert?
Dramatische Verbesserungen
In den 70er Jahren lösten hohe Hepatitis-Übertragungsraten durch Spenderblut eine Überprüfung der Arbeitsprozesse von Blutbanken aus. Noch wichtiger ist, dass die Blutbanken darauf verzichteten, Blutspender zu entlohnen, da bezahlte Blutspender eher mit Krankheiten behaftet waren als unbezahlte.
Das Aufkommen von AIDS in den frühen 80er Jahren erzwang weitere Reformen. Spender der höchsten Risikogruppen - Drogenabhängige und Homosexuelle - wurden gebeten, kein Blut mehr zu spenden oder durch Fragebögen, Interviews oder Untersuchungen ausgesondert. Außerdem entwickelte man neue Testverfahren, um den AIDS-Erreger in gespendetem auszumachen. Das zahlte sich sofort aus.
Allein im Jahre 1984, dem letzten Jahr ohne AIDS-Test, gab es laut einem 1997 veröffentlichten Regierungsbericht 714 Transfusions-Empfänger, die mit der Krankheit infiziert wurden. In den folgenden 12 Jahren gab es insgesamt nur 38 Fälle, bei denen AIDS ursächlich mit Bluttransfusionen mit einem falsch-negativen Testergebnis in Verbindung gebracht wurde. Und der größte Teil dieser Fälle ist den Anfangsjahren des Testes vor seiner Verfeinerung zuzuschreiben.
Diese Veränderung spiegelt eine imposante Verbesserung der Blutversorgung wieder. 1983 war eine von hundert Bluteinheiten mit AIDS verseucht. Heute ist das Risiko auf schätzungsweise 1 zu 676.000 gefallen. Die Ansteckungsgefahr für Hepatitis C ist von einem ähnlich hohen Niveau auf 1 zu 103.000 gefallen. (Routineoperationen benötigen normalerweise 2 Einheiten Blut; kompliziertere Fälle können unter Umständen mehr benötigen).
Dr. F. Blaine Hollinger, Vorsitzender des (mit externen Experten besetzten) Beratungsgremiums "Blood Products Advisory" für die FDA (Food and Drug Administration, die amerikanische Arzneimittelbehörde), sagt sogar, daß oben erwähnte Schätzungen für das AIDS- und Hepatitis C-Riskiko durch Transfusionen ein übermäßig pessimistisches Bild der Sicherheit von Transfusionsblut zeichnen. Nicht jeder, der verseuchtes Blut erhält, wird dadurch krank, stellt Hollinger fest. Manche leben noch Jahre, um schließlich an anderen Ursachen zu sterben, nicht zuletzt an denen, die eine Bluttransfusion erst notwendig machten. Und die Einführung des Nukleinsäuretests sollte das ohnehin geringe Risiko noch weiter reduzieren.
Neben den beiden erwähnten Risiken gibt es aber noch weitere. Blut kann sowohl andere Viren als auch Bakterien und Parasiten enthalten, obwohl diese Pathogene allesamt weniger häufig und weniger gefährlich als AIDS oder Hepatitis C sind. Zusätzlich besteht die Gefahr, eine seltene potentiell tödliche allergische Reaktion zu entwickeln. Und aufgrund menschlichen Versagens - trotz schriftlicher Checklisten und IV-Beutel mit Barcodes - ist nicht auszuschließen, dass inkompatibles Blut verabreicht wird.
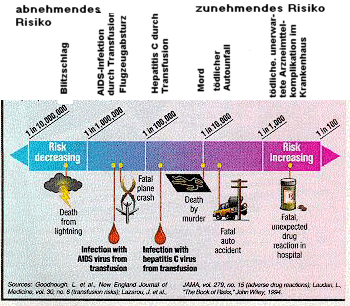
Eine im letzten Jahr von der American Medical Association veröffentlichte Studie gibt weitere Perspektiven zu den Risiken. In ihr wird darauf hingewiesen, daß das Risiko, im Krankenhaus an einer ernsthaften, unerwarteten Reaktion auf ein Medikament zu sterben, einige hundertmal so groß sein kann wie die Gefahr, Hepatitis oder AIDS zu bekommen. Dabei bleiben Überdosierungen oder Falschdosierungen unberücksichtigt. (Weitere Informationen sind der Abbildung zu entnehmen)
Warum also "Premium"?
Blutspenden werden nicht nur auf AIDS und Hepatitis C hin untersucht, sondern auch auf Syphilis, verschiedene andere Arten von Hepatitis und auf zwei Erreger, die eine Form von Leukämie verursachen. Bisher arbeiteten diese Tests in der Weise, daß sie im Blut des Spenders gebildete Antikörper sichtbar machten. Blutbanken sind darum besorgt, daß "einige Spender sich im frühen Stadium einer Infektion befinden, welche durch einen Antikörpertest der Blutbanken nicht erkannt werden kann", sagt Hollinger. "Wenn ich zum Beispiel Hepatitis C bekomme, dann werde ich erst in einigen Monaten Antikörper bilden". Das Premium Plasma will dieses diagnostische "Fenster" schließen.
Bei Donor Retested Produkten frieren die Blutbanken das Plasma ein, warten den Zeitraum von 16 Wochen ab und untersuchen den Blutpender erneut. Nur wenn diese zweiten Untersuchung beim Blutspender keine Probleme ergibt, wird das Plasma freigegeben.
Nukleinsäuretests (NAT) senkt jedoch den Bedarf einer erneuten Untersuchung. Mit NAT kann nämlich das Virus selbst und nicht nur dessen Antikörper ausfindig gemacht werden. In weniger als acht Stunden ist es der Blutbank möglich, in Erfahrung zu bringen, ob eine Blutprobe mit AIDS oder Hepatitis C verseucht ist.
Allerdings ist auch dieser Test nicht absolut narrensicher. Deswegen "bietet das Donor Retested Plasma immer noch einen minimal größeren Schutz", sagt Dr. Celso Bianco, der Präsident von America's Blood Centers.
NAT-Screening wird die Kosten eines jeden Blutproduktes um 3 bis 5 US-Dollar erhöhen, oder die Kosten der amerikanischen Blut-Versorgung um schätzungsweise 100 Millionen Dollar pro Jahr. "Vom Standpunkt der Kosteneffektivität allein gesehen ist das ein unangemessen hoher Preis, vor allem weil Blut auch schon so sicher genug ist", meint Dr. Michael P. Busch, Vizepräsident für Forschung am Blood Center of the Pacific, einem Institut, das seinen Sitz bei San Francisco hat. "Aber fragen Sie mal die Öffentlichkeit, ob sie nicht lieber 5$ mehr ausgeben will, um sicher zu gehen, daß das Blut nicht mit AIDS verseucht ist. "Noch wichtiger ist", fügt Busch hinzu, "daß für einen neuen Erreger, der die Blutversorgung bedroht, die NAT-Prozedur einfach um einen weiteren Test ergänzt werden kann".
PLAS+SD löst das Problem auf eine andere Weise. Das Plasma wird mit einem Lösungsmittel und einem Reinigungsmittel behandelt (das SD), damit alle Erreger für AIDS und Hepatitis C abgetötet werden. Natürlich schmälert NAT auch den Wert dieses neuen Plasmas. Dr. Richard Davey, Chefarzt des Amerikanischen Roten Kreuzes, bemerkt allerdings, daß "wir immer noch gerne auf PLAS+SD zurückgreifen, weil es ja die Viren abtötet, und wir uns keine Gedanken wegen der Testergebnisse machen müssen".
Aber bestimmte andere Pathogene werden jedoch nicht vernichtet. Mittlerweile hat Vitex schon 37 Chargen, was ungefähr 90.000 Einheiten entspricht, zurückgerufen. Sie waren hochgradig mit dem Parovirus B19 kontaminiert, das eine gewöhnliche, leichte Kinderkrankheit auslöst, auf Erwachsene mit einem geschwächten Immunsystem und auf Ungeborene aber tödliche Auswirkungen haben kann. Es erkrankte niemand ernsthaft, aber daran wird ein Mangel von PLAS+SD deutlich. Trotz aller angenommener Sicherheit ist es dennoch ein "zusammengewürfeltes" Produkt: in jeder Charge werden von bis zu 2500 verschiedenen Spendern jeweils ein halber Liter Plasma verarbeitet. Es reicht ein unentdeckter Erreger von nur einem der Spender aus, um die ganze Charge zu verseuchen und um damit tausende von Patienten anzustecken. (Vitex versichert, daß sie einen zusätzlichen Test für den Parovirus und Hepatits A eingeführt hat, die ebenfalls für den Reinigungsprozess unempfindlich sind). Aber andere verborgenere Viren können theoretisch immer noch durchschlüpfen.
Cerus, ein weiteres High-Tech Unternehmen, testet im Augenblick eine andere Methode, die potentiell einen größeren Schutz bietet als PLAS+SD. Cerus nutzt hierzu Chemikalien, die durch UV-Strahlung energetisiert werden. Indem sie das genetische Material angreifen, können mit ihnen theoretisch alle Pathogene in jeder Blutkomponente abgetötet werden.
Empfehlungen
Transfusionen retten jeden Tag nahezu 10.000 Leben: Opfer mit Verbrennungen oder Traumata, Chirurgiepatienten, die große Mengen an Blut verlieren, Krebspatienten, die sich einer Chemotherapie oder Bestrahlungen unterziehen und Menschen mit tödlicher Anämie oder gestörter Blutgerinnung. Insgesamt gesehen wiegen die Vorteile das extrem kleine Risiko einer ensthaften Infektion durch eine Blutverunreinigung weit auf.
Wegen der höheren Kosten von Premium-Plasma und der Einführung von NAT haben sich die meisten Krankenhäuser bisher noch nicht für die neuen Plasma-Arten entschieden. Wenn Sie zu den wenigen Transfusionspatienten gehören sollten, die Plasma benötigen, wird Ihnen deswegen wahrscheinlich nicht automatisch die Wahl zwischen gewöhnlichem und Premium-Plasma gegeben. Krankenhäuser werden im allgemeinen erst auf Veranlassung des Arztes hin Premium-Plasma bestellen. Allerdings sind unsere medizinischen Berater dem PLAS+SD gegenüber mißtrauisch, weil es aus dem Blut so vieler Spender gewonnen wird. Das Etikett warnt wegen der möglichen Risiken auch davor, PLAS+SD bei Schwangeren zu verwenden. Wir sind der Meinung, daß auch bei Menschen mit geschwächtem Immunsystem, wie z.B. Chemotherapiepatienten und AIDS-Patienten, Vorsicht bei der Verwendung angebracht sein sollte
Donor Retested Plasma mag als eine zusätzliche Sicherheitsmaßnahme sinnvoll sein, sollten Sie einer der wenigen Menschen sein, die große Mengen an Plasma benötigen. Dies sind in der Regel Patienten mit schwerer gestörter Blutgerinnung, die mehrere Transfusionen erfordert. Für alle anderen Fälle existiert keine Notwendigkeit für Premium-Plasma, auch wenn die Versicherungen die zusätzlichen Kosten von bis zu mehreren hundert Dollar tragen würden.
Wenn Sie oder Ihre Familie in der glücklichen Lage sind, Ihren Eingriff planen zu können, dann ist es am sichersten, Ihr eigenes Blut zu nutzen. Oder noch besser: Versuchen sie, einer Transfusion ganz vorzubeugen. Bedenken Sie folgende Möglichkeiten:
Vermeiden Sie eine Transfusion: "In den meisten Fällen ist die beste Transfusion die, die nicht gegeben werden muß", sagt Mr. Davey vom Roten Kreuz. Neue Medikamente, die die Blutbildung anregen, können einigen Patienten ermöglichen, ohne Bluttransfusion auszukommen. Bei anderen Patienten sind verabreichte Transfusionen überhaupt nicht notwendig.
"Plasma ist eines der am häufigsten falsch angewandten Dinge", sagt Bianco von Americas' Blood Centers. Häufig würde eine elektrolytische Lösung den Blutverlust genauso gut wie Plasma ausgleichen; allerdings ohne die Risiken. In einigen Krankenhäusern aber ist die Wahrscheinlichkeit für eine Transfusionen während einer Bypass-Operation aber dreimal so hoch wie in anderen. Daraus läßt sich ableiten, daß einige dieser Transfusionen einfach unnötig sind.
Sollten Ihnen also eine geplante Operation bevorstehen, fragen Sie, wie niedrig Ihr Hämatokrit-Wert (Teil des Blutbildes) werden darf, bevor eine Transfusion angeordnet wird. Die meisten Menschen brauchen erst dann eine Transfusion, wenn der Hämatokrit-Wert unter 25 Prozent fällt, abhängig natürlich von klinischen Umständen.
Eigenbluttransfusionen: Sie können die Möglichkeit haben, Ihr eigenes Blut zu lagern - was alle nötigen Komponenten einschließt - und das Wochen vor der geplanten Operation. Diese Option ist generell die beste, schließt sie doch alle Risiken von Transfusionen und die von Abwehrreaktionen aus. Allerdings kommt es vor, daß Patienten nicht gesund oder kräftig genug sind, um Eigenblut zu spenden.
Hämodilution: Hier wird kurz vor der Operation Blut entnommen und aufbewahrt. Das fehlende Blut wird während des Eingriffs durch intravenös verabreichte Lösungen ersetzt. Sollten Sie während oder nach dem Eingriff Blut benötigen, erhalten Sie zunächst Ihr eigenes zurück. Diese Technik ist nicht bei allen Operationen und Patienten anwendbar, und es besteht immer noch die Möglichkeit einer Gabe von Fremdblut, sollten Sie mehr benötigen als zuvor entnommen. Andere Methoden erlauben eine Entnahme nur roter Blutkörperchen vor dem Eingriff, die dann für eine eventuelle Rückführung verwahrt werden.
Blutrückgewinnung: Blut, das während des Eingriffs verlorengeht, kann gesammelt, gereinigt, gefiltert und nach der Operation wiedr zurückgeführt werden. Die meisten Krankenhäuser, gerade große, praktizieren diese Technik. Wie die Hämodilution ist diese Methode nicht bei allen Eingriffen anwendbar und kann die Notwendigkeit einer Transfusion nicht ausschließen.
Wie hoch ist das Risiko?
Die Übersicht vergleicht das Risiko eines Krankenhauspatienten, sich durch eine Bluttransfusion anzustecken, mit dem auf ein Jahr bezogenen Risiko anderer lebensbedrohlicher Ereignisse. Die Daten für Transfusionen gelten für zwei Bluteinheiten, das ist die Menge, die meist bei Routineeingriffen wie beispielsweise einer Kniebehandlung zum Einsatz kommt. (Bei einigen komplizierten Eingriffen - wie Herzoperationen, Versorgung der Opfer von Verkehrsunfällen oder bei Organtransplantationen - kann eine weitaus größere Menge notwendig sein.)
Die Risiken aus Transfusionen, so wie es hier gezeigt ist, sollte sogar noch geringer werden, bezieht man den Nukleinsäuretest mit ein. (siehe Text).
Wie die Übersicht zeigt, ist die Wahrscheinlichkeit, sich über eine übliche (Zwei-Einheiten) Transfusion anzustecken erheblich geringer als das Risiko, im Laufe des Jahres umgebracht zu werden oder bei einem Verkehrsunfall umzukommen. In der Tat stellt es für einen Krankenhauspatienten das größte Risiko dar, an der unerwarteten Abwehrreaktion auf ein Medikament zu sterben.
letzte Aktualisierung: 17. 10. 2000
Web-Adresse: http://geocities.datacellar.net/athens/ithaca/6236/report.htm
![]()
